Kontakt

"Was für uns selbstverständlich ist, ist dort Luxus"
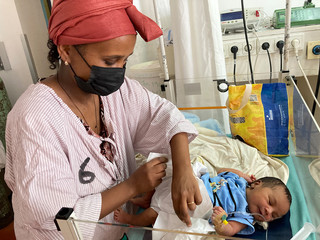
Im März brach Dr. med. Renate Turan aus dem Immanuel Klinikum Bernau zu einer besonderen Hilfsaktion nach Eritrea auf. Sie erhielt dort die Möglichkeit, sich ehrenamtlich für ein Projekt des Vereins ArcheMed zu engagieren.
Im März brach Dr. med. Renate Turan aus dem Immanuel Klinikum Bernau Herzzentrum Brandenburg zu einer besonderen Hilfsaktion auf. Auf sie warteten elf Tage im ostafrikanischen Eritrea. Die Leitende Oberärztin der Abteilung für Kinder- und Jugendmedizin erhielt dort die Möglichkeit, sich ehrenamtlich für ein Projekt des Vereins ArcheMed zu engagieren. Gemeinsam mit anderen Ärzten und Pflegenden sollte sie herausfinden, ob ein neuartiges Atemunterstützungsgerät für Neu- und Frühgeborene - eigens entwickelt für den Einsatz in Ländern mit geringen Ressourcen - eingeführt werden kann. Ein Erfahrungsbericht.
Mein Name ist Renate Turan, ich bin seit Februar 2021 Teil des Pädiatrie-Teams im Immanuel Klinikum Bernau. Meine Facharztausbildung habe ich in Tübingen an der Universitätsklinik gemacht und einen Großteil davon in der Neonatologie bei den Früh- und Neugeborenen. So kam der Kontakt zu ArcheMed zustande. Eine frühere Kollegin begleitet dieses Projekt schon seit Jahren und bat mich, bei dem Einsatz mit dabei zu sein. Zuerst ging es an die Beantragung eines Visums. Aber wir haben Glück, denn die Botschaft ist in Berlin und die Mitarbeitenden haben unsere Papiere schnell bearbeitet. Im Vorfeld gab es viel zu organisieren, denn wir brauchen viel Material aus Deutschland, damit den Neugeborenen vor Ort geholfen werden kann. Diese Dinge zu beschaffen war aufgrund der Bürokratie eine riesige Hürde. Aber wir haben von der Medizintechnik in Bernau Hilfe erhalten und einen Kontakt, der es uns ermöglicht hat, Sensoren zum Messen der Sauerstoffsättigung und Material für die Beatmung zu kaufen. Die Firmen Massimo und Fisher & Paykel haben uns hier sehr unterstützt.
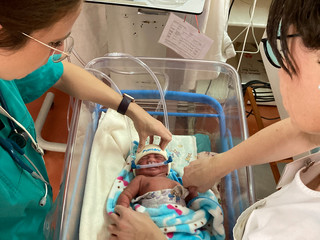
Am 24. März ging es los. Wir kamen nachts in Asmara an, inklusive aller Koffer! Wir waren überglücklich, denn in einem der Koffer befand sich unser neues CPAP-Beatmungsgerät Pumani. Ziel unseres Einsatzes war es zu sondieren, ob wir den Pumani in Asmara einführen können. Dieses Gerät wurde von Studierenden in Amerika entwickelt, um Kinder in Entwicklungsländern zu retten. Es ist einfach zu bedienen, die Teile sind wiederverwertbar, und man kann es einfach reparieren.
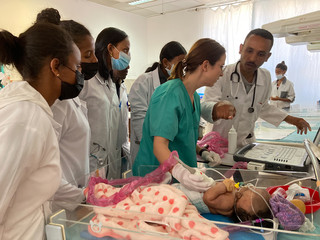
Auf Station A wurden wir herzlich empfangen. Mit den Pflegenden und Ärzten haben wir viel Bedside Teaching gemacht, insbesondere die Basics wie Hygiene, Atemwegsmanagement, Ernährung, Lagerung und Temperaturmanagement haben wir direkt am Patientenbett gelehrt. Die Neugeborenen lagen teilweise ungewickelt in ihren Bettchen, sodass die venösen Zugänge verschmutzt waren mit Stuhl und Urin, was schwere Infektionen an den Eintrittsstellen verursachte. Hier haben wir spezielle Folie mitgebracht, in die die Kinder gewickelt werden können. Diese hilft Verunreinigungen zu vermeiden und ein Auskühlen zu verhindern. Einer unserer Patienten hatte eine so schwere Infektion, dass ihm beide Beine amputiert werden mussten. Die Versorgung mit Antibiotika ist ebenfalls erschwert. Es gibt im Land nur eine begrenzte Auswahl an Antibiotika, und diese sind auch nicht immer lieferbar. Außerdem kann nicht jedes Antibiotikum an Neu- und Frühgeborene verabreicht werden, sodass wir auch hier aushelfen und Antibiotika mitbringen. Bei den Müttern ist Hygiene ebenfalls ein Thema, auch einige von ihnen litten an schweren Infektionen und Fieber.
Derzeit werden die Früh- und Neugeborenen mit Atmungsproblemen mit sogenannten nasalen Highflow-Brillen versorgt. Das heißt, sie erhalten erwärmten und befeuchteten Sauerstoff über eine Nasenbrille. Unser Ziel ist hier eine Erweiterung um den Pumani-CPAP, denn mit diesem Gerät ist die Station in Zukunft unabhängiger von unseren Lieferungen. So kostet beispielsweise eine Highflow-Brille im normalen Einkauf knapp 80 Euro, welche sie leider nur über uns kaufen können. Das entspricht ca. einem durchschnittlichen Monatslohn vor Ort. Wir haben das gesamte Team geschult. Am Ende haben wir gemeinsam entschieden, dass wir diesen Herbst einen Testlauf mit Pumani starten werden. Dafür haben wir dann zwei Geräte vor Ort. Das wird eine spannende Zeit, denn die Benutzung dieses Equipments benötigt eine gute Pflege, sonst ist das Risiko für schwere Schäden an der Nase hoch. Diese können bis zum Verlust des Nasensteges reichen. Das ist manchmal schwierig, denn zwei Krankenschwestern versorgen dort bis zu 35 Patienten, wenn die Station voll ist.
Die Pflege der Kinder wird auch von den Müttern übernommen. Die Familien wohnen während des Aufenthaltes unter Palmen vor der Klinik, die Mütter haben den „Luxus“ ein Bett in einer Mütter-Unterkunft zu bekommen und eine warme Suppe am Tag sowie gelegentlich ein hart gekochtes Ei. Das Stillen hat einen sehr hohen Stellenwert, denn Ersatznahrung ist teuer und nur schwer zu bekommen. Daher ist eine Mindestversorgung der Mütter so wichtig. Die Suppe wird ebenfalls von ArcheMed finanziert. Häufig werden sehr ausgetrocknete Kinder aufgenommen, wenn die Mütter Probleme beim Stillen haben. Diese sind oft schwer krank und brauchen Flüssigkeit über die Vene, um wieder auf die Beine zu kommen. Unsere Frühgeborenen haben Nahrungszusätze in die Muttermilch erhalten, die eine Kirche in der Schweiz durch Spenden finanziert. Das ist auch ein sehr wichtiger Schritt, denn diese kleinen Frühgeborenen benötigen eine ausreichende Versorgung, um wachsen zu können.
Wir haben viele Neugeborene diabetischer Mütter aufgenommen. Eine von ihnen hatte ein geschwächtes Herz und musste auch kardiologisch von uns mitbetreut werden. Wir haben mit den Kollegen vor Ort Echokardiographien gemacht. Auch Sonographien haben wir großzügig gemeinsam gemacht. Die Ärzte waren sehr dankbar um jede Bedside-Diagnostik, die man ihnen beibringt. Das hat uns natürlich auch sehr gefreut. Wir haben auch ein Neugeborenes aufgenommen mit der Verdachtsdiagnose einer Dehydratation (Austrocknung und Gewichtsverlust). Aber im Ultraschall des Kopfes sah man eindeutig eine schwere Hirnblutung.
Einige der Schicksale waren sehr ergreifend. Was für uns selbstverständlich ist, ist dort Luxus. Man wird sehr geerdet, denn man erkennt einmal mehr, wie gut es uns in Deutschland geht. Wir hatten im Krankenhaus zwar fließendes Wasser, aber selbst in unserem guten Hotel gab es nur selten warmes Wasser und Strom. Das gleiche gilt für das Internet. Man hat kaum Kontakt zur Außenwelt. Die Mitarbeitenden haben sich im Krankenhaus gewaschen, denn zu Hause haben sie kein fließendes Wasser.
Das Team war sehr dankbar für unsere Hilfe, auch viele Mütter haben sich bedankt. Einige von ihnen sprachen Englisch, worüber wir uns sehr gefreut haben. Jeden Mittag wurde auf Station A für die Mitarbeitenden gekocht - unglaublich leckere landestypische Küche und der beste Kaffee der Welt.
Mehr Informationen zur Kinder- und Jugendmedizin am Immanuel Klinikum Bernau Herzzentrum Brandenburg